
Сравнительный анализ функционализма анатомических структур шеи при их деликатной и агрессивной диссекции
Журнал: Оперативная хирургия и клиническая анатомия (Пироговский научный журнал). 2018;2(3): 32‑37
Прочитано: 1182 раза
Как цитировать:
В хирургической практике оперативный доступ определяется локализацией патологического процесса. Стандартные оперативные доступы к шее хорошо известны, они выполняются с использованием современных технических средств и нередко характеризуются дисфункцией анатомических структур шеи и верхнего плечевого пояса, что сопровождается снижением показателей качества жизни пациентов [1, 2]. В доступной литературе отмечена возможность развития данного рода осложнений вследствие хирургической агрессии и оперативного травматизма [3, 4]. Повреждение соединительных тканей, сосудистых и нервных структур способствует формированию порочного патологического круга, клинически проявляющегося мышечными контрактурами, парезами и параличами. В связи с этим еще Н.Н. Бурденко рекомендовал при проведении оперативных вмешательств руководствоваться принципами технической возможности, анатомической доступности и физиологической дозволенности [5, 6]. В настоящее время технические возможности визуальных методов диагностики позволяют детализировать локализацию, размер патологического процесса, его взаимоотношения со сложными структурами краниовертеброфасциального сочленения, учитывать конституциональные и иные особенности организма [7, 8]. Хирургическое и анестезиологическое оборудование позволяет выполнять сложные оперативные вмешательства, однако число функциональных нарушений в послеоперационном периоде не снижается, что обусловлено нарушением анатомической целостности тканей и развивающимся функциональным дисбалансом поврежденных структур [9, 10]. Использование современных технических средств при традиционных хирургических доступах не всегда обеспечивает благоприятный исход по причине вынужденного нарушения целостности анатомических структур, так как это предписано рекомендациями клинических руководств [1, 4]. В последнее время исследователи высказывают мнение о необходимости совершенствования и разработки оперативных доступов, обеспечивающих тактичное и деликатное препарирование тканей, снижающих степень хирургической агрессии, оптимизирующих уровень качества жизни пациентов, что определило цели и задачи настоящего исследования.
Цель исследования — провести сравнительный анализ уровня хирургической агрессии оперативных доступов к патологическим процессам в шее, разработать щадящий способ диссекции тканей, способствующий оптимизации качества жизни в послеоперационном периоде.
Анатомо-топографические характеристики, последовательность препарирования тканей, возможные осложнения и способы их устранения при традиционных доступах изложены в клинических руководствах, поэтому их воспроизведение в эксперименте не входило в задачи настоящего исследования. Ретроспективный анализ показателей качества жизни у пациентов после оперативных доступов к шее по Мартину, де Кервену, Крайлю, Нафцигеру — Тауну и др., а также трансоральных доступов к передней поверхности шеи обнаружил низкие показатели и негативную динамику клинических результатов в послеоперационном периоде. Выявленные функциональные нарушения анатомических структур шеи и верхнего плечевого пояса обусловили целесообразность проведения экспериментальной части исследования, направленного на разработку оперативного доступа, лишенного отмеченных недостатков.
Основная идея экспериментальной части настоящего исследования состояла в исключении из протокола разрабатываемого оперативного доступа грубой хирургической агрессии и травматизма. Предварительное теоретическое обоснование и моделирование щадящих принципов диссекции на трупном материале стали основой для тщательной разработки прогнозируемых и корригируемых функциональных нарушений. Тактично-деликатная диссекция тканей способствовала профилактике функциональных нарушений и была основана на знаниях физиологии сократительной активности мышц и патофизиологическом понимании процесса формирования рубца, мышечных контрактур, парезов, параличей. Она же состояла в исключении из протокола оперативного доступа продольно-поперечных рассечений сухожильно-мышечных и трофических структур шеи у 38 пациентов, находившихся под динамическим наблюдением.
Экспериментальную часть исследования проводили в ГБУЗ СК «Бюро судебно-медицинской экспертизы» в отделе экспертизы трупов с гистологическим отделением. Клиническая часть исследования заключалась в апробации оперативного доступа и проводилась в рамках научно-исследовательской работы кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России на базе ГБУЗ СК «Ставропольская краевая клиническая больница».
Клиническая часть исследовательской работы заключалась в следующем: хирургическое лечение заднебоковым шейным доступом было осуществлено у 12 пациентов основной группы. Традиционные оперативные доступы были выполнены у 26 пациентов контрольной группы.
Уровень качества жизни пациентов изучали с использованием русифицированной версии опросника «The MOS 36-item Short-From Hervey». На этапе госпитализации, согласно клиническим требованиям и стандартам оказания медицинской помощи, всем пациентам проведено анкетирование. Оно включало следующие измерения: суммарные показатели психологического здоровья, суммарные показатели физического здоровья, где, по данным опросника, 0 — это наихудшее, 100 баллов — наилучшее качество жизни. В опроснике было представлено 36 вопросов, ответы на которые выражались в баллах от 0 до 100 и ранжировались в 8 шкалах. Шкалы опросника были разделены на две группы, отражающие физическое и психическое здоровье человека.
Статистическую обработку полученных данных производили на персональном компьютере Intel Core i7−2600 CPU с использованием пакета статистических программ Microsoft Office Excel 2010 и Statistica 7.0 (Stat Soft, США) и последующим анализом полученных материалов, включающим параметрические и непараметрические методы одномерной и многомерной статистики.
Ввиду невозможности предотвращения осложнений, развивающихся при использовании традиционных оперативных доступов к шее, а также на основании хирургических принципов, предложенных корифеями топографической анатомии и оперативной хирургии, в теоретическом разделе экспериментальной части исследования были сформулированы принципы тактичной и деликатной диссекции анатомических структур шеи. В клинической части исследования проведен анализ показателей качества жизни в группе с традиционными оперативными доступами. Низкие показатели физического здоровья были обусловлены хирургической агрессией и травматизмом, что определило необходимость оптимизировать результаты хирургического лечения. С учетом современных требований и технических возможностей необходима разработка универсальных оперативных доступов с минимальной конституциональной, половой, возрастной и анатомо-топографической зависимостью. Эффективность оперативного доступа определяется снижением уровня оперативной травмы посредством внедрения принципов тактичной, атравматичной диссекции функционально активных структур шеи.
Результаты клинико-экспериментальной части исследования и эффективность разработанного оперативного доступа подтверждены следующим клиническим примером. В положении пациента лежа на боку либо вполоборота выполняли разметку и подготовку тканей к рассечению. Разрез кожи с последующим тактичным и деликатным рассечением подкожно-жировой клетчатки, мышц, фасций шеи проводили в двух направлениях, что в последующем способствовало мобилизации трех продольных мышечных трактов.
Вертикальный разрез кожи с подкожно-жировой клетчаткой начинали в проекции наружного затылочного выступа и продлевали книзу по линии остистых отростков до уровня IV—V шейных позвонков. Из этой же точки выполняли разрез в горизонтальном направлении, который продлевали в виде полусферы параллельно проекции поперечного синуса по верхней выйной линии в направлении к тыльной поверхности ушной раковины и далее к переднему краю грудино-ключично-сосцевидной мышцы к ее нижней части. На границе верхней и средней трети данного разреза при необходимости выполняли дополнительный, окаймляющий мочку уха разрез, который продлевали кверху по предушной складке (см. рисунок). 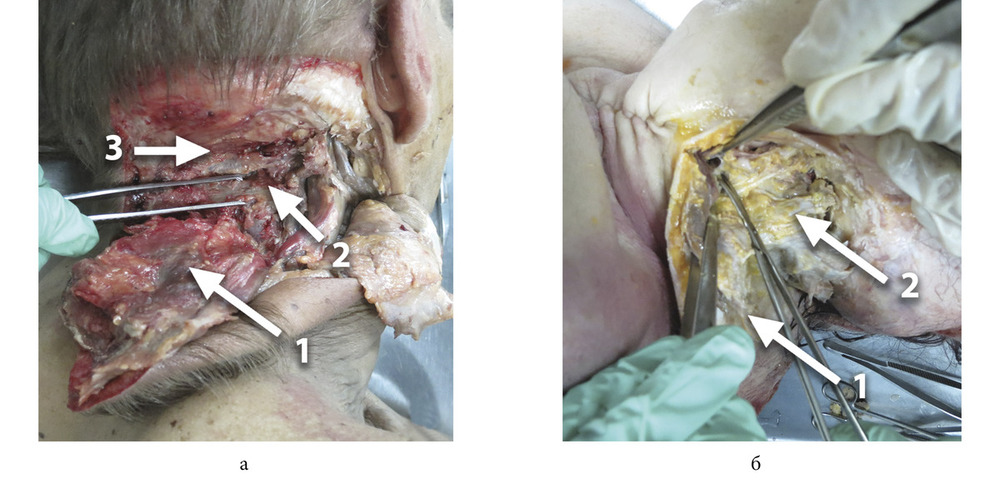
Высокая жизнеспособность кожно-подкожного лоскута обусловлена формированием широкого основания (1:2) с сохранением анатомической целостности сосудистых и нервных структур за счет тактично-деликатного разъединения фасциальных и мышечных футляров. Мобилизация поверхностного лоскута, выкроенного в пределах указанных выше границ, позволяет продолжить тактичную диссекцию сухожилий грудиноключично-сосцевидной, трапециевидной, ременной и других мышц с отделением от основания черепа и позвонков в едином фасциальном футляре. Тактично-деликатную диссекцию выполняют с соблюдением основного принципа, базирующегося на сохранении целостности поперечного сечения мышц. Дальнейшее послойное разобщение осуществляют в вертикальной плоскости с сохранением целостности фасций сосудистых перфорантов, имеющих вертикальное направление. Формирование полнослойного лоскута по предложенной методике обеспечивает его свободное смещение во всех направлениях, в том числе в сторону ипсилатерального плеча, что позволяет визуализировать патологический процесс любой локализации. Кроме того, мобильность препарированных тканей обеспечивает объективную визуализацию костных структур от затылочного выступа до поперечных отростков позвонков в нижнем шейном отделе. Дальнейшая диссекция широким доступом дает возможность визуализировать внутрипозвоночные анатомические структуры, патологические образования любого размера с последующим их удалением и одномоментной реконструкцией, используя методы пластического замещения дефектов местными тканями.
Разработанный хирургический доступ позволяет максимально сохранить анатомическую целостность и функциональную активность сухожильно-мышечных структур краниовертебрального перехода, а также выполнить одномоментное пластическое восстановление образующихся костных и мягкотканных дефектов как местными тканями, так и сложными лоскутами на питающих ножках. Использование заднебокового доступа позволяет сократить сроки реабилитации за счет анатомически правильной фиксации мобилизованного мышечно-тканевого массива к титановым микровинтам, фиксированным к основанию черепа с учетом топографоанатомических и функциональных ориентиров мобилизованных структур. Данный способ фиксации сложных лоскутов способствует восстановлению целостности сухожильно-мышечных структур и является методом профилактики формирования грубых рубцовых деформаций и контрактур, которые развиваются при использовании любого из традиционных оперативных доступов.
Теоретически разработанный, экспериментально выверенный заднебоковой шейный доступ апробирован в клинической практике. Эффективность заднебокового шейного доступа определяли по результатам сравнительного анализа показателей качества жизни в группах сравнения.
Среднеарифметические данные физических и психических показателей уже на этапе предоперационного обследования в группах сравнения имели отклонения от нормы: физическое функционирование 47,5балла, ролевое функционирование 46 баллов, боль 41,5 балла, общее здоровье 44 балла, жизнеспособность 45 баллов, социальное функционирование 38 баллов, эмоциональное функционирование 48,5балла, психологическое здоровье 45 баллов. У 82,7% пациентов контрольной группы в раннем послеоперационном периоде выявлены выраженные отклонения в показателях качества жизни.
В ходе оперативного вмешательства у пациентов контрольной группы патологический процесс нередко распространялся за пределы мягких тканей и повреждал костные структуры позвонков, основания черепа с нарушением целостности магистральных сосудов. Устранение указанных явлений невозможно без расширения оперативного доступа. Любая импровизация на этапе хирургического вмешательства в послеоперационном периоде является причиной снижения показателей качества жизни, в связи с чем в контрольной группе лишь у 20% пациентов установлены удовлетворительные показатели физического здоровья.
Сравнительные результаты показателей физического и психического здоровья в контрольной группе представлены в таблице. 
Невысокие показатели качества жизни на этапе подготовки к оперативному лечению сохранялись и в раннем послеоперационном периоде. У 76,6% пациентов к 21-м суткам после операции они и вовсе характеризовались снижением изначальных показателей. Мониторинг показателей в течение 24 мес также не имел значимой положительной динамики.
Очевидно, что в контрольной группе после повреждения сосудисто-нервных структур, мышц лица и шеи, пояса верхних конечностей, несмотря на использование всего комплекса современных лечебно-профилактических средств, отмечено прогрессивное формирование рубцовых деформаций, контрактур, парезов, параличей, сопровождающихся выраженными функциональными нарушениями и низкими показателями качества жизни.
Альтернативный заднебоковой оперативный доступ с широким препарированием мышечных сухожилий от точек фиксации у основания черепа и костных структур позвоночника обеспечивает диссекцию тканей без нарушения их целостности в поперечном сечении, что соответствует деликатно-тактичным принципам, предложенным в ходе данного исследования, и способствует сохранению целостности магистральных сосудов и ветвей центральной и периферической нервной системы. В ходе операции по предложенной схеме создаются все предпосылки для сохранения и восстановления нейрогуморальных механизмов функционирования анатомических структур краниовертебрального перехода.
В тех случаях, когда патологический процесс распространялся в проекцию краниовертебрального перехода, практически у ½ пациентов были выявлены дефекты целостности костных и сосудистых структур позвоночника. Вовлеченными в патологический процесс оказывались эндокринные железы, сохранение и восстановление функциональной активности и анатомической целостности которых возможно при рациональном хирургическом подходе. Препарирование тканей и мобилизация всех трех продольных мышечных трактов (в том числе медиального, включающего полуостистую, многораздельную, вращающуюся, межостистые, верхнюю и нижнюю косые, большую и малую прямые мышцы головы) позволяли восстановить анатомическую целостность за счет элементов пластики местными тканями. Восстановление анатомической целостности тканей и реконструкции магистральных сосудов с частичным или полным сохранением эндокринных структур стало возможным за счет внедрения в практику заднебокового шейного доступа, обеспечивающего адекватный контроль жизненно важных структур в проксимальных отделах шеи. Кроме того, создаются условия для фиксации мышечных структур, оптимально восстанавливающих их функциональную нагрузку после мобилизации, что обеспечивает положительную динамику показателей качества жизни пациентов.
На трупном материале разработан и клинически апробирован заднебоковой хирургический доступ. Установлено, что предложенный хирургический доступ позволяет обеспечить максимальный визуальный контроль всех пространств шеи, экстракраниальных, костных и мягкотканных анатомических образований шеи, нижней челюсти, слюнных желез, магистральных и периферических сосудисто-нервных пучков. Анатомическая и функциональная сохранность структур шеи достигается при соблюдении тактично-деликатных принципов диссекции тканей. Рациональная диссекция тканей способствует снижению уровня хирургической агрессии и оперативного травматизма, обеспечивает достижение высоких показателей качества жизни на этапах реабилитации.
По данным показателей качества жизни пациентов проведен сравнительный анализ уровня хирургической агрессии оперативных доступов к патологическим процессам в шее, обоснована необходимость использования щадящих принципов диссекции тканей, обеспечивающих раннее восстановление их функциональной активности в послеоперационном периоде.
Авторы заявляют об отсутствии конфликта интересов.
Сведения об авторах
Слетов Александр Анатольевич — д.м.н., профессор кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России; e-mail: dr.sletov-aleksandr@yandex.ru
Панченко Денис Владимирович — врач-хирург, ассистент кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России; e-mail: rost-m@rambler.ru
Жидовинов Александр Викторович — ассистент кафедры стоматологии ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России; e-mail: urdolsky@rambler.ru
Локтионова Марина Владимировна — к.м.н., доцент кафедры профилактики и коммунальной стоматологии ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России; e-mail: rektorat@sechenov.ru
Винтаев Владислав Владимирович — аспирант кафедры хирургической стоматологии и челюстно-лицевой хирургии ФГБОУ ВО «Ставропольский государственный медицинский университет» Минздрава России; e-mail: gatilo@mail.ru
Подтверждение e-mail
На test@yandex.ru отправлено письмо со ссылкой для подтверждения e-mail. Перейдите по ссылке из письма, чтобы завершить регистрацию на сайте.
Подтверждение e-mail
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании файлов cookie, нажмите здесь.